- (11) 4022-2899
- Instituto CIENSA - Rua Joaquim Bernardes Borges, 411 - Centro - Itu/SP
Mostrando itens por marcador: polineuropatia diabética
O que é Polineuropatia Diabética?
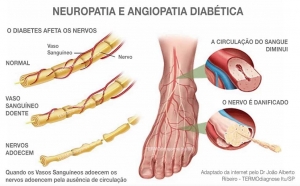
Você sabe o que são nervos periféricos? Eles carregam as informações que saem do cérebro e as que chegam até ele, além de sinais da medula espinhal para o resto do corpo. Os danos a esses nervos, condição chamada de neuropatia periférica, fazem com que esse mecanismo não funcione bem. A neuropatia pode afetar um único nervo, um grupo de nervos ou nervos no corpo inteiro.
O que Causa Neuropatia Periférica?
O controle inadequado da glicose, nível elevado de triglicérides, excesso de peso, tabagismo, pressão alta, o tempo em que você convive com o diabetes e a presença de retinopatia e doença renal (lembra-se delas?) são fatores que favorecem a progressão da neuropatia. Tanto as alterações nos vasos sanguíneos quanto as alterações no metabolismo podem causar danos aos nervos periféricos.
A glicemia alta reduz a capacidade de eliminar radicais livres e compromete o metabolismo de várias células, principalmente dos neurônios. Os principais sinais são:
Ao mesmo tempo, em uma segunda etapa dessa complicação, pode haver redução da sensibilidade protetora, como falamos na seção 'Pés e membros inferiores'. As dores, que antes eram intensas demais mesmo com pouco estímulo, passam a ser menores do que deveriam. Daí o risco de haver uma queimadura e você não perceber em tempo.
É comum também que o suor diminua e a pele fique mais seca. O diagnóstico da neuropatia pode ser feito por exames específicos e muito simples nos pés.
IMPORTANTE VOCÊ SABER!
Essa redução da sensibilidade está diretamente ligada ao
risco de amputação.
A neuropatia costuma vir acompanhada da diminuição da energia, da mobilidade, da satisfação com a vida e do envolvimento com as atividades sociais. Ou seja, a neuropatia relaciona-se diretamente com várias outras complicações que vimos nesta seção, não é?
PREVENÇÃO
Até parece que é 'chover no molhado', mas existem várias maneiras de prevenir e gerenciar a neuropatia diabética.
Cuide Muito Bem dos Seus Pés!
Controle Corretamente a Glicose do Sangue!
Um bom controle da glicemia pode evitar danos neurológicos futuros.
Uso de medicamentos
Há medicamentos específicos para tratar os danos aos nervos, consulte seu médico.
Pé Diabético
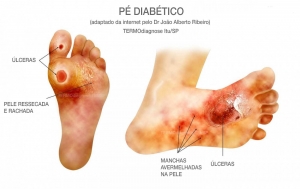
O que é uma Úlcera do Pé Diabético?
Uma úlcera de pé diabético é uma ferida que ocorre em aproximadamente 15% dos pacientes com diabetes e é comumente localizada na planta do pé. Dos que desenvolvem uma úlcera de pé, 6% serão hospitalizados devido a infecção ou outra complicação relacionada à úlcera.
O diabetes é a principal causa de amputações não-traumáticas das extremidades inferiores no mundo e aproximadamente 14 A 24% dos pacientes com diabetes que desenvolvem uma úlcera de pé precisarão de uma amputação. A ulceração do pé precede 85% das amputações relacionadas ao diabetes.
Pesquisas têm mostrado, no entanto, que o desenvolvimento de uma úlcera de pé é evitável.
CAUSAS
Qualquer pessoa que tenha diabetes pode desenvolver pé diabético ou uma úlcera no pé . Pessoas de pele negra, hispânicos e homens mais velhos são mais propensos a desenvolver as úlceras (feridas), assim como aquelas que usam insulina, além de estarem mais propensos a desenvolver doenças relacionadas aos rins, olhos e doenças cardíacas.
O excesso de peso e o uso de álcool e tabaco também têm um papel importante no desenvolvimento de úlceras de pé.
As úlceras se formam devido a uma combinação de fatores, como falta de sensibilidade no pé, má circulação, deformidades no pé, irritação (como atrito ou pressão) e trauma, assim como a duração do diabetes. Pacientes que têm diabetes por muitos anos podem desenvolver neuropatia, uma redução ou total falta de capacidade de sentir dor nos pés devido a danos nos nervos causados por níveis elevados de glicose no sangue ao longo do tempo. O dano nervoso muitas vezes pode ocorrer sem dor, e pode-se até mesmo não estar ciente do problema. Seu podologista pode testar os pés para neuropatia com uma ferramenta simples e indolor chamada monofilamento.
A doença vascular pode complicar uma úlcera no pé, reduzindo a capacidade de cura do corpo e aumentando o risco de uma infecção. Elevações na glicemia podem reduzir a capacidade do corpo de combater uma infecção potencial e também retardar a cicatrização.
SINTOMAS
Como muitas pessoas que desenvolvem úlceras nos pés perderam a capacidade de sentir dor, a dor não é um sintoma comum. Muitas vezes, a primeira coisa que você pode notar é que suas meias ou calçados podem ficar um pouco úmidos. Vermelhidão e inchaço também podem estar associados à ulceração e, se ela progrediu significativamente, o odor pode estar presente.
Uma vez que uma úlcera for notada, procure imediatamente o atendimento de um clínico geral ou endocrinologista. As úlceras de pé em pacientes com diabetes devem ser tratadas para reduzir o risco de infecção e amputação, melhorar a função e a qualidade de vida e reduzir os custos dos cuidados com a saúde.
DIAGNÓSTICO E TRATAMENTO
O objetivo principal no tratamento das úlceras de pé é obter a cura o mais rápido possível. Quanto mais rápida a cura, menor a chance de uma infecção.
Existem vários fatores-chave no tratamento adequado de uma úlcera de pé diabético:
- Prevenção da infecção
- Tirando a pressão da área, chamada "off-loading"
- Remoção de pele e tecidos mortos, chamado "debridamento"
- Aplicação de medicamentos ou curativos para a úlcera
- Manejo da glicemia e outros problemas de saúde
Nem todas as úlceras estão infectadas; no entanto, se o seu MÉDICO CLÍNICO GERAL OU ENDOCRINOLOGISTA diagnosticar uma infecção, será necessário um programa de tratamento com antibióticos, tratamento de feridas e possivelmente hospitalização.
Para evitar que uma úlcera seja infectada, é importante que assim seja:
- manter os níveis de glicose no sangue sob controlo apertado;
- manter a úlcera limpa e enfaixada;
- limpar a ferida diariamente, usando um curativo ou curativo; e
- evite andar descalço.
Para uma ótima cicatrização, as úlceras, especialmente as aquelas da sola do pé, deverão ser protegidas da pressão e contato com o solo. Pode ser que você seja orientado(a) a usar uma palmilha especial ou usar uma cadeira de rodas ou muletas até que a ferida do seu pé se recupere. Estes dispositivos irão reduzir a pressão e irritação da área com o ferimento / úlcera e ajudar a acelerar o processo de cura.
DICA MUITO IMPORTANTE!
A ciência do tratamento de feridas tem avançado significativamente nos últimos dez anos. Então, aquele antigo pensamento de "deixar a ferida aberta pra ela respirar" é agora conhecido por ser prejudicial à cicatrização.
Sabemos que feridas e úlceras cicatrizam mais rapidamente, com menor risco de infecção, se forem mantidas cobertas.
O uso de ÁGUA OXIGENADA, IODO/POLVIDINE, BANHOS DE SALMOURA E LAVAPÉS NÃO SÃO RECOMENDADOS, pois estas práticas podem levar a complicações adicionais e predispor a infecções.
O manejo adequado de feridas inclui o uso de curativos e medicações aplicadas topicamente. Os produtos variam de soro fisiológico normal a fatores de crescimento, curativos para úlceras e substitutos de pele que demonstraram ser altamente eficazes na cicatrização de úlceras de pé.
Para que uma ferida cicatrize, deve haver circulação adequada à área ulcerada. Seu médico pode determinar os níveis de circulação com testes não-invasivos.
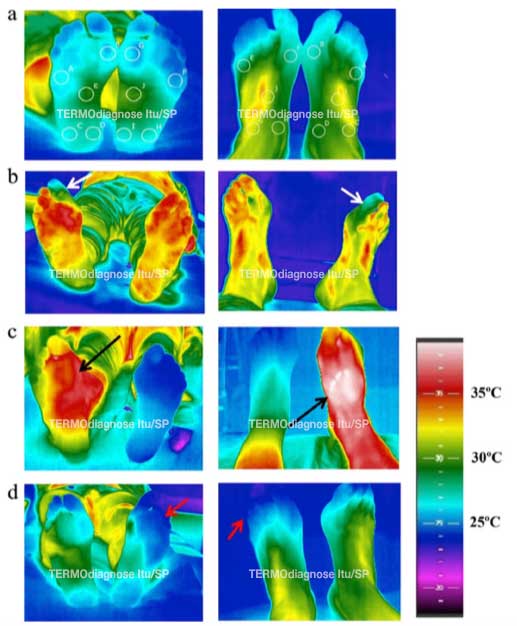
Uma das maneiras modernas de se avaliar a circulação do sangue no pé diabético é a TERMOGRAFIA DIGITAL POR INFRAVERMELHO DE ALTA DEFINIÇÃO
NAS IMAGENS AO LADO: exemplos de termografia infravermelha em condições saudáveis e de doença. A escala de cor "arco-íris" indica temperaturas de frio (azul) a quente (vermelho a branco).
(a) As cinco áreas medidas são mostradas (círculos) nos lados das plantas dos pés (esquerda) e dorso dos pés (direita) - estes pacientes são saudáveis;
(b) Paciente com diabetes com neuropatia periférica em ambos os lados - a seta mostra falha grave na circulação do primeiro dedo do pé (dedão) do lado direito (setas brancas);
(c) Paciente portador de diabetes com inflamação aguda da neuroartropatia de Charcot do lado direito (setas pretas). Trata-se de uma complicação importante e complexa da Diabetes e também da Hanseníase, e está presente em cerca de 10% dos diabéticos que apresentam quadro de neuropatia periférica e que também apresentem alterações aos exames de raios X;
(d) Paciente com diabetes com angiopatia periférica bilateral (doença ampla dos vasos sanguíneos, que é pior no lado esquerdo (setas vermelhas) (índice tornozelo-braquial: 0,93 direita/0,79 esquerda; pressão do pé: 89 mmHg direita/28 mmHg esquerda)
(Ilo A, Romsi P, Mäkelä J. Infrared Thermography and Vascular Disorders in Diabetic Feet. J Diabetes Sci Technol. 2020 Jan;14(1):28-36)
DICA IMPORTANTE!
O controle rigoroso da glicemia é da maior importância durante o tratamento de uma úlcera de pé diabético. Acompanhar rigorosamente seu tratamento com um CLÍNICO GERAL ou ENDOCRINOLOGISTA para controlar a glicemia irá melhorar (acelerar) a cicatrização e reduzir o risco de complicações.
OPÇÕES CIRÚRGICAS
A maioria das úlceras não-infectadas do pé são tratadas sem cirurgia; entretanto, se este método de tratamento falhar, o tratamento cirúrgico pode ser apropriado. Exemplos de cuidados cirúrgicos para remover a pressão na área afetada incluem a raspagem ou excisão de osso(s) e a correção de várias deformidades, tais como martelos, joanetes ou "solavancos" ósseos.
O tempo de cicatrização depende de uma variedade de fatores, como tamanho e localização da ferida, pressão sobre a ferida por andar ou ficar de pé, inchaço, circulação, níveis de glicose no sangue, cuidados com a ferida e o que está sendo aplicado na ferida. A cicatrização pode ocorrer dentro de semanas ou requerer vários meses.
PREVENÇÃO
A melhor maneira de tratar uma úlcera do pé diabético é, em primeiro lugar, prevenir o seu desenvolvimento.
As diretrizes recomendadas incluem consultar um CLÍNICO GERAL OU ENDOCRINOLOGISTA regularmente. Seu MÉDICO pode determinar se você corre alto risco de desenvolver uma úlcera de pé e implementar estratégias de prevenção.
Você está em alto risco se você tiver ou fizer o seguinte:
- Neuropatia periférica
- Má circulação
- Uma deformidade do pé (por exemplo, calosidades, joanete, dedo do pé em martelo)
- Usar sapatos inadequados
- Açúcar no sangue descontrolado
- Histórico de uma ulceração anterior do pé
A redução de fatores de risco adicionais, como fumar, beber álcool, colesterol alto e glicemia elevada, são importantes na prevenção e tratamento de uma úlcera do pé diabético. O uso de calçados e meias apropriadas contribuirá muito para a redução dos riscos. Seu MÉDICO pode orientar na escolha dos sapatos adequados.
Aprender como inspecionar seus pés é crucial para que você possa encontrar um problema em potencial o mais cedo possível. Inspecione seus pés TODOS OS DIAS - especialmente a sola e entre os dedos - em busca de cortes, hematomas, rachaduras, bolhas, vermelhidão, úlceras e qualquer sinal de anormalidade. Cada vez que você visitar um profissional de saúde, retire seus sapatos e meias para que seus pés possam ser examinados. Qualquer problema que for descoberto deve ser comunicado ao seu MÉDICO o mais rápido possível, por mais simples que lhe pareçam.
A chave para o sucesso na cura das feridas dos pés diabéticos é o CUIDADO MÉDICO REGULAR para garantir o seguinte "padrão de ouro" de cuidados:
- Redução do açúcar no sangue
- Desbridamento adequado de feridas
- Tratamento de qualquer infecção
- Reduzindo o atrito e a pressão
- Restauração do fluxo sanguíneo adequado

![[Parte III] Dor "nas pernas" e não "das pernas"](/media/k2/items/cache/9ecd376e5371efaef9aad9bc9143aed8_S.jpg)
![[Parte I] Dor "nas pernas" e não "das pernas"](/media/k2/items/cache/f710044bf79a4b1f5d8b085e5e5d9711_S.jpg)